
תוֹכֶן
רופא עשוי להמליץ על ביופסיה של הערמונית אם יש לך בדיקת אנטיגן ספציפי לערמונית מוגברת (PSA) או בדיקת פי הטבעת הדיגיטלית חריגה, שיכולה להצביע על סרטן הערמונית. בעוד שבדיקות סקר עשויות להצביע על בעיה, יש צורך בביופסיה של הערמונית בכדי לבצע אבחון של סרטן הערמונית ולקבוע את האגרסיביות של המחלה. בהליך זה מוחדרת מחט לבלוטת הערמונית (לרוב דרך פי הטבעת) לקבלת דגימות של רקמות. זה יכול להיעשות באופן אקראי או בליווי הדמיה.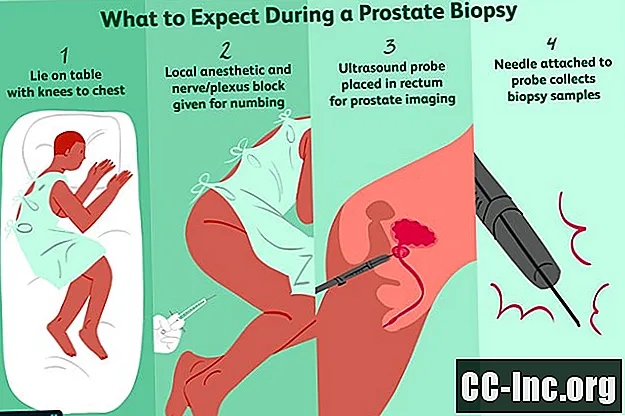
מטרת הבדיקה
כאשר בדיקת אנטיגן ספציפית לערמונית (PSA) ו / או בדיקת פי הטבעת אינן תקינות, הרופא צריך להתקדם לביופסיה של הערמונית על מנת לראות את רקמת הערמונית ולחפש עדויות ממשיות לסרטן הערמונית; מבחני מיון הם מרמזים, אך אינם סופיים. הביופסיה תסייע גם בקביעת מסלול הטיפול.
הסיבות לעשות בדיקה זו עשויות לכלול:
- מבחן PSA מוגבה
- חריגה בבדיקת פי הטבעת הדיגיטלית, כמו גוש
- חריגה באולטראסאונד טרנסקטלי (TRUS)
- כאשר ביופסיה קודמת של הערמונית היא שלילית, אך בדיקת PSA נותרה גבוהה
ביופסיה של הערמונית עשויה להיעשות גם אצל גברים עם סרטן ערמונית ידוע בכדי לחפש את התקדמות המחלה.
סוגים
ביופסיות של הערמונית יכולות להשתנות הן בשיטה בה נעשה שימוש והן באתר בו נעשית הביופסיה.
בעבר, א ביופסיה אקראית של 12 ליבותנעשה בדרך כלל יותר. בהליך זה נלקחות דגימות מ -12 אזורים אקראיים בבלוטת הערמונית.
בדיקות הדמיה עם ביופסיות ממוקדותהופכים נפוצים יותר ועשויים להיות בעלי רגישות רבה יותר, כמו גם פחות סיבוכים (אם כי הם יקרים יותר). בהליכים אלה, אזורים חריגים מזוהים לראשונה על ידי שימוש באולטראסאונד פי הטבעת (TRUS), MRI מולטי-פרמטרי או היתוך MRI-TRUS (שילוב של אולטראסאונד פי הטבעת ו- mpMRI), ואז אזורים חריגים אלה עוברים ביופסיה סלקטיבית.
הביופסיה הנפוצה ביותר היא transrectal, בהן מחדירים את מחטי הביופסיה לבלוטת הערמונית דרך פי הטבעת.
אפשרות נוספת היא טרנספרינאלי, בו מבצעים חתך בין שק האשכים ופי הטבעת, ומכניסים את מחטי הביופסיה לערמונית מאזור זה. ייתכן שיהיה צורך בגישה הטרנספרינאלית אם רופא חשדן בנוגע לסרטן בקדמת בלוטת הערמונית, או אם גבר עבר ניתוח פי הטבעת קודם.
הרבה פחות נפוץ, א transurethral ניתן להשתמש בגישה, בה מחדירים את מחטי הביופסיה לבלוטת הערמונית מהשופכה במהלך ציסטוסקופיה.
מגבלות
כמו הרבה בדיקות רפואיות, ביופסיה של הערמונית יכולה להיות גם שליליות כוזבות (תוצאות נורמליות למרות שקיים סרטן) וגם תוצאות חיוביות שגויות (תוצאות המצביעות על כך שסרטן קיים כאשר אין כזה).
ביחס לשליליות כוזבות, ביופסיות של הערמונית מחמיצות כ -20% ממקרי סרטן הערמונית. למרבה המזל, מרבית סוגי סרטן הערמונית הם בצמיחה איטית, ואם PSA נשאר גבוה, מומלץ לעיתים קרובות לבצע ביופסיה חוזרת. הוא חשב כי ביופסיות MRI / ממוקדות עשויות לשפר את דיוק התוצאות ולהחמיץ פחות סרטן, אך מכיוון שמדובר בטכניקה חדשה יחסית, ישנה עקומת למידה הקשורה לשימוש בה.
נושא התגובות הכוזבות הביא בשנים האחרונות לוויכוח ולמחלוקת משמעותיים. תוצאות חיוביות שגויות (אבחון יתר) עלולות לגרום לטיפול יתר, החושף גברים לתופעות לוואי מאתגרות ללא כל תועלת. חושבים שביופסיות אקראיות, בפרט, מאבחנות לעתים קרובות יתר על המידה גידולי Gleason 6 לא מזיקים (ראה להלן).
חלופות
גברים רבים תהו האם ניתן להחליף סריקה לביופסיה. נכון לעכשיו, בדיקת MRI רב-פרמטרית (כמו גם כמה בדיקות אנזימים) עשויה לסייע בהפחתת הביופסיות המיותרות שנעשו, אך עדיין יש צורך בביופסיה שניהם לאבחן את המחלה ולקבוע את האגרסיביות שלה.
סיכונים והתוויות נגד
כמו בבדיקות רפואיות אחרות, ביופסיה של הערמונית טומנת בחובה סיכונים פוטנציאליים, כמו גם סיבות מדוע אין לבצע את הבדיקה.
סיכונים אפשריים
חלק מהסיכונים בביופסיה של הערמונית עשויים להוות דאגה יותר לאנשים מסוימים מאשר לאחרים, לכן הקפד לדון בהם עם הרופא שלך.
- קושי בשתן: חלק מהגברים עשויים להתקשות או חוסר יכולת להעביר שתן לאחר ההליך, ויהיה צורך בקטטר עד שהנפיחות תפחת (בדרך כלל יומיים-שלושה).
- דימום בפי הטבעת: לפעמים דימום מפי הטבעת עשוי להיות מוגזם ודורש טיפול כגון ניתוח.
- הַדבָּקָה: זיהומים מקומיים או גופניים (אלח דם) עשויים להתרחש והם אחראים לכ- 75% מהאשפוזים בשלושים הימים שלאחר ביופסיה של הערמונית, מה שהופך אותה לגורם השכיח ביותר לאשפוז בסיבוכים. נראה כי זיהומים שכיחים פחות עם MRI / ביופסיות ממוקדות (כי לוקחים פחות דגימות), אך נכון לעכשיו, זיהומים הקשורים לביופסיות של הערמונית גוברים.
- עם MRI / ביופסיות ממוקדות, קיים סיכון נדיר ל פיברוזיס מערכתית נפרוגנית- מחלה נדירה, לעיתים קטלנית, הפוגעת בעור ובאיברים - עקב חומר הניגוד המשמש (גדוליניום), אך הסיכון הוא בעיקר דאגה לגברים עם תפקוד כלייתי ירוד מאוד.
יש לשקלל סיכונים פוטנציאליים אלו מול התועלת הפוטנציאלית של ההליך. מכיוון שסרטן הערמונית בדרך כלל לאט גדל, מומלץ לגברים לא לעבור בדיקת PSA (ואולי גם ביופסיה) אם הם לא צפויים לחיות יותר מ 10 עד 15 שנים.
התוויות נגד
התווית נגד יחסית לביופסיה של הערמונית היא שימוש במדללי דם שלא ניתן לעצור לצורך ההליך. כאשר זה קורה, יש לשקול את הסיכון לדימום במהלך ההליך מול הסיכון להפסקת מדלל הדם. לעולם אל תפסיק לקחת תרופה שנקבעה ללא אישור הרופא שלך.
אין לבצע ביופסיה של הערמונית אצל גברים שיש להם פיסטולה של פי הטבעת (קשר לא תקין בין פי הטבעת לאזור אחר, כגון עור הישבן) או שכבר אין להם פי הטבעת עקב ניתוח.
לפני המבחן
שיקול מרכזי לפני ביופסיה של הערמונית הוא אם ומתי לבצע את הבדיקה. חשוב לשוחח עם הרופא שלך ולוודא שאתה מבין את ההליך, את הסיכונים שלו ואת היתרונות האפשריים עבורך כאדם.
הרופא שלך יצטרך לדעת על כל המצבים הרפואיים שיש לך, ואם מתוכננת ביופסיה של MRI / ממוקד, אם יש לך מתכת בגוף שלך כמו קוצב לב או החלפת מפרקים.
תִזמוּן
הליך הביופסיה הערמונית בפועל לוקח רק 10 עד 20 דקות, אך עליך לתכנן להקדיש לפחות כמה שעות לבדיקה. זה יכלול זמן למילוי טפסים, קבלת צבע הניגודיות (אם רלוונטי) ולמתן חסימת עצבים ו / או הרדמה מקומית.
מקום
ביופסיות ערמונית מבוצעות בדרך כלל במחלקת הרדיולוגיה בבית חולים או במרפאה לאורולוגית.
מה ללבוש
תתבקש להחליף לשמלה במהלך ההליך שלך, אך מומלץ ללבוש מכנסיים רופפים ותחתונים רופפים או מתאגרפים לאחר הביופסיה שלך. אם תעבור ביופסיית פיוז'ן MRI או MRI-TRUS, תרצה להימנע מללבוש פריטים עם מתכת, כגון שעון.
הכנה
אף על פי שיש מחלוקת לגבי התועלת, רוב הרופאים ינחו אותך להשתמש בצלמה בבית או במשרד כדי להתכונן לביופסיה שלך. עיתוי זה יכול להשתנות, כאשר חלק מהרופאים ממליצים על חוקן בלילה הקודם ואחרים ממליצים לעשות זאת שעתיים או פחות לפני ההליך.
אוכל ושתייה
רוב הרופאים ממליצים לשתות רק נוזלים צלולים בבוקר ההליך. חשוב גם לשתות כמות גדולה של מים או נוזלים צלולים אחרים בשעות שקדמו לבדיקה שלך. שלפוחית שתן מלאה יכולה להקל על הרופא שלך לדמיין את הערמונית ואת המבנים הסובבים שלך באולטרסאונד.
תרופות
עליך למסור לרופא רשימה מלאה של כל התרופות שאתה נוטל, במיוחד כל מדללי דם (תרופות נוגדות קרישה או תרופות נגד טסיות דם). תרופות כמו קומדין (warfarin), Plavix (clopidogrel), אספירין, הפרין ועוד יכולות להגביר את הסיכון לדימום במהלך ביופסיה. ייתכן שתמליץ לך להפסיק את אלה, אך הקפד לדבר עם הרופא שקבע את מדללי הדם.
זכור שכמה תרופות ללא מרשם, כמו גם תוספי תזונה, יכולות לשמש מדללי דם, וחשוב לדבר עם הרופא שלך על כל אחד מהתכשירים שאתה לוקח.
בנוסף לתרופות הרגילות שלך, רוב הרופאים יקבעו קורס קצר של אנטיביוטיקה שתתחיל לילה לפני או בבוקר הביופסיה שלך.
ביטוח עלות ובריאות
רוב חברות ביטוח הבריאות הפרטיות, כמו גם Medicare, יכסו את העלות של ביופסיה של הערמונית, אם כי הכיסוי עשוי להשתנות בהתאם להליך המסוים. במקרים מסוימים יתכן שתצטרך לקבל אישור מראש לפני הבדיקה, במיוחד בהליכים חדשים יותר כגון ביופסיות היתוך MRI-TRUS.
העלות של ביופסיה של הערמונית יכולה להיות מאתגרת להבין, שכן ייתכן שתחויב בנפרד בגין ההליך, המעבדות והפתולוגיה. על פי סקירה משנת 2017, העלות הממוצעת של ביופסיה אקראית של 12 ליבות הייתה 6,521 $, ועלות מיזוג MRI-TRUS עם ביופסיה ממוקדת, 16,858 $.
כאשר מסתכלים על הפרש עלויות זה, עם זאת, חשוב לבחון גם עלויות אחרות. הליך היתוך MRI-TRUS רגיש יותר, ופחות סביר שתזדקק לביופסיה חוזרת לאחר ניתוח כזה. בנוסף, אצל גברים שיש להם מיזוג MRI-TRUS עם ביופסיה ממוקדת יש שכיחות נמוכה יותר של אלח דם. לא רק אלח דם הוא זיהום מסכן חיים, אלא שהוא עלול לגרום לאשפוז יקר.
למי שאין ביטוח, הרופא שלך או עובד סוציאלי במרפאה שלך יכולים לעזור לך לבחון אפשרויות. חלק מהמרפאות מציעות עלות מופחתת כאשר מגדירים תוכנית תשלום לפני ההליך. אם סביר להניח כי הביופסיה שלך תציג סרטן, ארגון סרטן עשוי גם לעזור לך למצוא סוג כלשהו של סיוע כספי לאנשים חולי סרטן.
מה להביא
אם אתה יכול, הבא יחד איתך מישהו שייקח אותך הביתה במקרה שניתן לך תרופות נגד כאב או הרגעה שמשפיעות על יכולת הנהיגה שלך.
שיקולים אחרים
כשאתם מסדרים את הביופסיה של הערמונית, כדאי שיהיה מישהו שתוכלו לדבר איתו על המשמעות של הבדיקה עבורכם ואיך אתם מתמודדים רגשית. לעתים קשה להתמודד עם חוסר הוודאות שלא לדעת מה עלולה להראות ביופסיה של הערמונית כמו אבחנה של סרטן הערמונית.
בזמן המבחן
כשיש לך ביופסיה של הערמונית, יהיו מספר אנשים. טכנאי רדיולוגיה ו / או אחות, רופא המטפל בסרטן הערמונית (לרוב אורולוג), ולעיתים קרובות רדיולוג.
מבחן מקדים
כאשר אתה מוכן לביופסיה שלך, תתבקש לחתום על טופס הסכמה מדעת. טופס זה מציין שאתה מבין את מטרת הביופסיה כמו גם את הסיכונים האפשריים. בדיקת שתן תבדק כדי לוודא שאין עדויות לזיהום; אם יש, יתכן שיהיה צורך לעכב את הבדיקה. אתה יכול גם לקבל אנטיביוטיקה 30-60 דקות לפני ההליך אם לא קיבלת אותם בלילה שלפני הבדיקה.
לאלו שיעברו הליך MRI, ניגודיות גדוליניום תינתן (גדוליניום בדרך כלל בטוח לאנשים הסובלים מאלרגיות לצבע ניגודיות). בדיקת דם לבדיקת הכליות שלך עשויה להיעשות גם עקב תגובת גדוליניום נדירה שעלולה להופיע אצל אנשים עם מחלת כליות. טכנאי שוב יאשר כי אין לך מתכת בגופך או סיבות מדוע לא ניתן לבצע בדיקת MRI.
במהלך תקופה זו, הרופא שלך ידבר גם על שליטה בכאב במהלך ההליך. הרופאים משתנים בגישתם לשליטה באי נוחות בגלל ביופסיה של הערמונית, עם אפשרויות הכוללות לידוקאין מוזרק, ג'ל לידוקאין מקומי, חסימת עצב מקלעת פריפרוסטטית או אגן ו / או תרופות נגד כאבים בפה כגון Ultram (tramadol).
עם חסימת עצבים מוזרקת הרדמה ליד העצבים המספקים את הערמונית כדי להקהות אזור רקמות גדול יותר. מחקר שנערך בשנת 2014 ובחן את לידוקאין לעומת חסם עצבי פריפרוסטטי מצא כי שילוב של שניהם סיפק שליטה טובה יותר בכאבים מכל אחת מהשיטות בהן השתמשו בלבד. על פי מחקר שנערך בשנת 2017, חסימת עצב מקלעת האגן עשויה להיות יעילה אפילו יותר מאשר גוש פריפרוסטטי.
לאורך כל המבחן
ברגע שאתה נכנס לחדר ההליך, הרופא שלך יורה לך להניח על הצד שלך (בדרך כלל הצד השמאלי) עם הברכיים נמשכות עד החזה.
עם ביופסיה טרנסקטאלית, האזור סביב פי הטבעת שלך ינוקה באמצעות חומר חיטוי ויוזרק חומר הרדמה מקומי (לידוקאין) על דופן פי הטבעת. ניתן לעשות זאת גם בלוק עצבי פריפרוסטטי או בלוק מקלעת האגן. אם כן, אתה עלול להרגיש צביטה חדה עם הזרקת חומר הרדמה.
לאחר מכן יונח בדיקת אולטרסאונד דקה ומשומנת בחלחולת שלך על מנת לקבל תמונה של הערמונית והמבנים הסובבים אותה והיא תישאר במקומה במהלך ההליך. בהליך MRI יוכנס סליל אנדורקטלי (חוט מתכת מכוסה בחומר לטקס) אל פי הטבעת.
לאחר מכן לוקחים את דגימות הביופסיה על ידי החדרת מחטים חלולות דקיקות ועמוסות קפיץ בערמונית. בביופסיה אקראית, ייקחו דגימות מ -12 אזורים בערמונית כדי לוודא שכל הערמונית נבדקת לגבי סרטן. בתהליך MRI או MRI-TRUS, ייקחו ביופסיות סלקטיביות מאזורים שנראים חריגים במבחן ההדמיה. זה נורמלי לסבול מכאבים ואי נוחות לרגע כאשר לוקחים את הביופסיות, למרות התרופות המשתקות. מההתחלה ועד הסוף, ההליך כולו נמשך בדרך כלל לא יותר מ -20 דקות.
הליך טרנספרניאלי דומה, אך העור בין שק האשכים ופי הטבעת מנוקה ומורדם וביופסיות נלקחות דרך אזור זה לאחר ביצוע חתך קטן.
גישה transurethral שונה במקצת ולעתים קרובות נעשית בחדר הניתוח בהרדמה כללית. ציסטוסקופ מוחדר לשופכה וביופסיות נעשות דרך דופן השופכה.
פוסט טסט
לאחר סיום ההליך יוסרו בדיקת האולטרסאונד או סליל האנדורקטל ודגימות הביופסיה יישלחו למעבדה בה פתולוג יקבע אם יש סרטן או מצב אחר. לאחר מכן תוכל לחזור הביתה עם בן לוויה הנהג שלך או תחבורה שכורה.
אחרי המבחן
הרופא שלך ייתן לך הוראות ספציפיות לגבי מה שאתה צריך לעשות לאחר ההליך שלך, אך בדרך כלל יורשה לך לחזור לדיאטה רגילה ולנהלי רחצה רגילים כשאתה חוזר הביתה. מומלץ לשתות מים נוספים במהלך הימים הראשונים כדי לנקות את מערכת השתן.
ייתכן שתמליץ לך להמשיך לקחת קורס אנטיביוטיקה עד לסיום. אם היית על מדללי דם שהופסקו לצורך ההליך, סביר להניח שתתבקש להחזיק בחידוש אלה למשך מספר ימים לפחות.
ניהול תופעות לוואי
לאחר הביופסיה, יתכן שיהיה לך כאב בפי הטבעת במשך כמה ימים. ניתן להקל על כך בעזרת טבילה חמה או דחיסות לאזור. יש גברים שחווים דימום קל או כתמי דם בצואה או בשתן. אם כמות הדימום קטנה והיא נעצרת לאחר מספר ימים, הדבר נחשב לנורמלי. כתמי דם בזרע הם גם שכיחים ועשויים להימשך מספר שבועות לאחר הביופסיה.
עליך להתקשר לרופא אם אתה מבחין בדימום בינוני או כבד (יותר מכפית בכל פעם) מפי הטבעת, שלפוחית השתן או מזרעך. עליך לפנות לרופא מיד אם אתה חווה או צמרמורות, כאבי בטן או אגן משמעותיים, קשיי שתן, או תסמינים לא ספציפיים כגון סחרחורת או סחרחורת.
פירוש תוצאות
התוצאות של ביופסיה של הערמונית נדרשות בדרך כלל יומיים-שלושה לחזור, והרופא שלך עשוי למסור אותן בטלפון או לבקש ממך להיכנס להתייעצות.
הדו"ח יכלול:
- מספר דגימות הביופסיה שנלקחו
- בין אם הדגימות הן שליליות, יש להן ממצאים שפירים, הן חשדות (ואם כן, מדוע) או סרטן
- אם קיים סרטן, אחוז הסרטן בכל אחת מהדגימות
- ציון גליסון, המצביע על האגרסיביות של הסרטן
בואו נסתכל על תוצאות המדגם האפשריות לעומק רב יותר.
שלילי
ביופסיה שלילית פירושה כי אין עדויות לשינויים שפירים, לתאים בעלי מראה חשוד או לתאים סרטניים באזור ביופסיה.
שינויים שפירים
ישנם מספר ממצאים שפירים שניתן לציין בביופסיה. חלקם כוללים:
- לְהִתְנַוֵן: ניוון (כולל אטרופיה מוקדית או ניוון מפוזר) פשוט מתייחס להתכווצות רקמת הערמונית והוא נפוץ בקרב גברים שעברו טיפול הורמונלי.
- דַלֶקֶת: ניתן לציין גם ערמונית כרונית או חריפה.
- אדנוזה: היפרפלזיה אדנומנתית לא טיפוסית, או אדנוזה, היא ממצא שפיר נוסף.
חָשׁוּד
לא נדיר שתאים בביופסיה נמצאים באזור האפור שבין נורמלי לסרטן. תאים אלה אינם נראים תקינים לחלוטין, אך גם אין להם את כל המאפיינים של תאים סרטניים. כמה תנאים שעלולים לגרום לביופסיה חשודה כוללים:
- ניאופלזיה תוך ערמונית הערמונית (PIN): PIN עשוי להיחשב בדרגה גבוהה או בדרגה נמוכה. PIN בדרגה נמוכה דומה לביופסיה שלילית במובנים רבים, כאשר התאים נראים לרוב תקינים. עם PIN בדרגה גבוהה, יש סיכוי של 20 אחוזים כי סרטן קיים אי שם בבלוטת הערמונית.
- אטיפיה של הבלוטה: ריבוי בלוטות לא טיפוסי או ריבוי תאים אקינריים לא טיפוסיים פירושו שנראה כי קיימים תאים סרטניים, אך ישנם רק מעטים כאלה. עם אטיפיה של הבלוטה, לעיתים קרובות יש סיכוי טוב שסרטן קיים אי שם בערמונית.
- ניוון דלקתי משגשג: הכוונה היא למציאת דלקת ותאים קטנים באחת הדגימות, והיא קשורה לסיכון גבוה יותר לחלות בסרטן הערמונית בעתיד.
מחלת הסרטן
אם ישנן עדויות לסרטן בדגימת ביופסיה, הדו"ח יכלול ציון בדבר אחוז הסרטן הקיים בכל אחת מהדגימות. על מנת לקבוע את האגרסיביות של סרטן הערמונית, ומכאן, אפשרויות הטיפול המתאימות ביותר, ביופסיות מקבלים גם ציון גליסון וציון ציון לאחר הערכה נוספת.
ציון גליסון
ציון גליסון נקבע על ידי התבוננות בתאי סרטן הערמונית בשני אזורים שונים בגידול והקצאת דרגה של 1 עד 5 בהתבסס על איך הם נראים במיקרוסקופ. ציון 5 מצביע על כך שהתאים מופיעים מאוד לא תקינים (מובחנים בצורה גרועה), ואילו ציון 1 פירושו שהתאים נראים דומים מאוד לתאי ערמונית רגילים (מובחנים היטב). הערה: ציונים של 1 ו -2 בדרך כלל לא נרשמים.
שתי דגימות משמשות כי סרטן הערמונית לעיתים קרובות הטרוגני, כלומר חלקים שונים בגידול עשויים להיות תוקפניים יותר מאחרים. שני הציונים הללו מתווספים יחד כדי לקבל את הציון הסופי של גליסון:
- גליסון 6:מגדיר סרטן בדרגה נמוכה שבו התאים נראים כמו תאי ערמונית רגילים; סביר להניח שגידולים לא יגדלו או יתפשטו.
- גליסון 7:מגדיר סרטן בדרגה בינונית; התאים מופיעים באופן לא תקין.
- גליסון 8 עד 10: נחשב לסרטן בדרגה גבוהה שיש סיכוי גבוה יותר לגדול ולהתפשט; תאים נראים שונים מאוד מתאי ערמונית רגילים.
חשוב שגברים יבינו כי סרטן "בדרגה נמוכה" מתנהג לעיתים קרובות כמו רקמה רגילה, ויש מחלוקת האם יש לקרוא לגידולים אלו אפילו סרטן.
קבוצת כיתה
באמצעות ציוני גליסון, סרטן הערמונית ממוקם גם בקבוצות ציון:
- קבוצה כיתה 1:גליסון 6 גידולים
- קבוצה כיתה 2:גידולים של גליסון 7 המורכבים בעיקר מבלוטות מעוצבות היטב
- קבוצת כיתה ג ':סוג אחר של גידולי Gleason 7 המורכבים בעיקר מבלוטות בצורה לא טובה
- קבוצת כיתה ד ': גליסון 8 גידולים
- קבוצת כיתה ה ': גידולים גליסון 9 וגליסון 10
תתעדכן
המעקב המומלץ לאחר הביופסיה שלך יהיה תלוי בתוצאות הבדיקה שלך.
בעוד א תוצאה שלילית מרגיע (קיים סיכוי של 80 עד 90 אחוז שאינך חולה בסרטן הערמונית), אין זה מבטיח שסרטן הערמונית אינו קיים באזורים שלא היו ביופסיה. אם ה- PSA שלך גבוה מאוד או נשאר גבוה, מומלץ להמליץ על ביופסיה חוזרת.
עם ממצאים שפירים, הרופא שלך ידון מה המשמעות של אלה, אך לרוב המעקב יהיה זהה לתוצאה שלילית. (דלקת הערמונית הנמצאת בביופסיה אינה דורשת בדרך כלל טיפול).
אם ממצאים מחשידים צוינו, הצעדים הבאים יהיו תלויים בדיוק במה שנראה. עם PIN בדרגה נמוכה, המעקב הוא למעשה כמו של ביופסיה שלילית. אך לגבי PIN בדרגה גבוהה או אטופיה של הבלוטה, מומלץ להמליץ על ביופסיה חוזרת בעוד מספר חודשים.
אם מחלת הסרטן נמצא, המעקב והטיפול יהיו תלויים בציון גליסון. עבור ציונים נמוכים יותר, מומלץ להמליץ על תקופת המתנה / מעקב אקטיבי, ואילו עם ציון גבוה של גליסון, טיפול מיידי בניתוח או טיפול בהקרנות עשוי להיות האופציה הטובה ביותר.
מבחינת בדיקות PSA ובדיקות פי הטבעת הדיגיטליות לאחר ביופסיה של הערמונית, ההמלצות ישתנו. בעבר, עם ביופסיה שלילית, בדרך כלל הומלצו על בדיקות מיון שנה לאחר ההליך. אך קיימת מחלוקת משמעותית בנוהג זה כיום, ולארגונים שונים יש המלצות שונות.
עם תוצאה של ביופסיה המעידה על סיכון מוגבר לסרטן הערמונית בעתיד, רופאים מסוימים עשויים להמליץ על בדיקת PSA בעוד שלושה עד שישה חודשים, אך שוב, הדבר ישתנה. בסרטן הערמונית, תדירות הבדיקות תלויה בציון גליסון, בטיפולים ועוד.
מדריך דיון לרופא סרטן הערמונית
קבל את המדריך להדפסה לפגישת הרופא הבא שלך שיעזור לך לשאול את השאלות הנכונות.

מילה מ- Wellwell
תזמון ואז קבלת תוצאות של ביופסיה של הערמונית עלול לגרום לכמות אדירה של חרדה, במיוחד כאשר סרטן הערמונית הוא הסרטן המאובחן ביותר בקרב גברים. לוקח זמן לחנך את עצמך גם לגבי אבחון וטיפול בסרטן הערמונית יכול לעזור לך להרגיש יותר בשליטה, וחשוב עוד יותר בתוך המחלוקת סביב האפשרויות. להיות עורך הדין שלך יכול להתחיל בדיון על חששות אבחוניים כגון ההבדל בין ביופסיות אקראיות וממוקדות, כמו גם האפשרויות הטובות ביותר לשליטה בכאב במהלך הביופסיה.
מציאת רופא מנוסה חשובה באותה מידה כמו בחירת הטיפול הטוב ביותר אם הביופסיה שלך מראה סרטן, וקבלת חוות דעת שנייה - גם אם אתה מרגיש בנוח עם תוכנית טיפול מוצעת - לא רק מעודדים אלא מצפים. חיפוש חוות דעת במרכז הסרטן הלאומי המיועד לסרטן יכול לעזור להבטיח שיש לך אפשרות לדבר עם רופאים המכירים את ההתקדמות האחרונה בתחום הטיפול.