
תוֹכֶן
- מהי אנגיופלסטיקה?
- מדוע ייתכן שאצטרך אנגיופלסטיקה?
- מהם הסיכונים של אנגיופלסטיקה?
- כיצד אוכל להתכונן לאנגיופלסטיקה?
- מה קורה במהלך אנגיופלסטיקה?
- מה קורה לאחר אנגיופלסטיקה?
- הצעדים הבאים
מהי אנגיופלסטיקה?
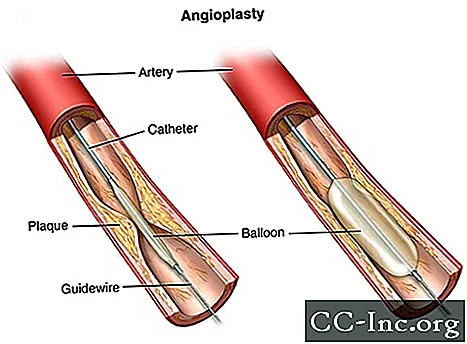
אנגיופלסטיקה היא הליך המשמש לפתיחת עורקים כליליים חסומים הנגרמים על ידי מחלת עורקים כליליים. זה מחזיר את זרימת הדם לשריר הלב ללא ניתוח לב פתוח. אנגיופלסטיקה יכולה להיעשות במצב חירום כגון התקף לב. או שזה יכול להיעשות כניתוח אלקטיבי אם הרופא שלך חושד מאוד שיש לך מחלת לב. אנגיופלסטיקה נקראת גם התערבות כלילית מוחית (PCI).
לצורך אנגיופלסטיקה, מכניסים צינור ארוך (קטטר) דק לכלי הדם ומובל אל העורק הכלילי החסום. לקטטר יש בלון זעיר בקצהו. ברגע שהצנתר נמצא במקום, הבלון מנופח באזור הצר של עורק הלב. זה לוחץ את הרובד או קריש הדם על דפנות העורק, מה שמפנה יותר מקום לזרימת הדם.
הרופא משתמש בפלואורוסקופיה במהלך הניתוח. פלואורוסקופיה היא סוג מיוחד של צילום רנטגן זה כמו "סרט" רנטגן. זה עוזר לרופא למצוא את החסימות בעורקי הלב כאשר צבע ניגודי נע דרך העורקים. זה נקרא אנגיוגרפיה כלילית.
ספק שירותי הבריאות עשוי להחליט שאתה זקוק להליך מסוג אחר. זה עשוי לכלול הסרת הפלאק (אטרקטומיה) במקום היצרות העורק. בכריתת עור, הספק רשאי להשתמש בקטטר עם קצה מסתובב. כאשר הקטטר מגיע לנקודה המצומצמת בעורק, הרובד נשבר או נחתך כדי לפתוח את העורק.
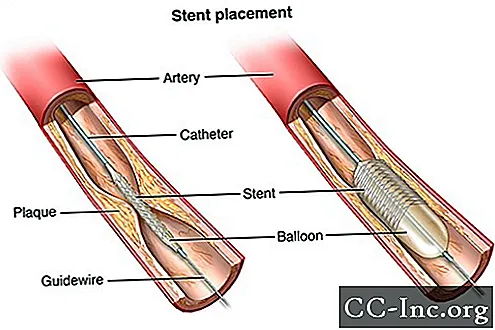
סטנטים
סטנטים כליליים משמשים כיום כמעט בכל הליכי אנגיופלסטיקה. סטנט הוא סליל רשת מתכת זעיר ומתרחב. מכניסים אותו לאזור שזה עתה נפתח בעורק כדי לסייע במניעת הצרת העורק או שוב.
לאחר הצבת הסטנט, הרקמה תתחיל לכסות את הסטנט כמו שכבת עור. הסטנט יהיה מצופה ברקמה במלואו תוך 3 עד 12 חודשים, תלוי אם לסטנט יש ציפוי תרופתי או לא. ייתכן שתקבעו לך תרופות הנקראות נוגדות טסיות דם כדי להפחית את ה"דביקות "של הטסיות הדם. טסיות הדם הן תאי דם מיוחדים הנצמדים יחד כדי לעצור דימום. התרופה יכולה גם למנוע היווצרות קרישי דם בתוך הסטנט. צוות הבריאות שלך ייתן הוראות ספציפיות אילו תרופות יש ליטול וכמה זמן.
רוב הסטנטים מצופים בתרופות כדי למנוע רקמת צלקת להיווצר בתוך הסטנט. סטנטים אלה נקראים סטנטים של eluting-drug (DES). הם משחררים תרופות בכלי הדם שמאטות את צמיחת הרקמות בתוך הסטנט. זה עוזר למנוע מכלי הדם להיות צר שוב. בחלק מהסטנטים אין ציפוי תרופה זה ונקראים סטנטים ממתכת חשופה (BMS). ייתכן שיש להם שיעורי היצרות גבוהים יותר, אך הם אינם דורשים שימוש ארוך טווח בתרופות נגד טסיות. זה עשוי להיות הסטנט המועדף על אנשים שנמצאים בסיכון גבוה לדימום.
מכיוון שסטנטים יכולים להיחסם, חשוב לשוחח עם צוות הבריאות שלך על מה שאתה צריך לעשות אם יש לך כאבים בחזה לאחר הצבת סטנט.
אם אכן נוצרת רקמת צלקת בתוך הסטנט, ייתכן שתצטרך הליך חוזר. זה יכול להיות באמצעות אנגיופלסטיקה של בלון או עם סטנט שני. במקרים מסוימים ניתן להעניק טיפול בהקרנות באמצעות צנתר הממוקם בסמוך לרקמת הצלקת בכדי לעצור את צמיחת רקמת הצלקת ולפתוח את הכלי. זה נקרא ברכיתרפיה.
מדוע ייתכן שאצטרך אנגיופלסטיקה?
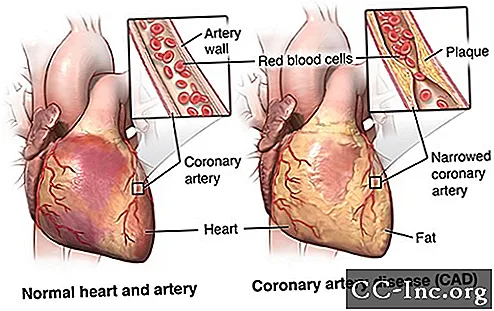
אנגיופלסטיה נעשית כדי להחזיר את זרימת הדם הכלילית כאשר העורק המצומצם נמצא במקום שאליו ניתן להגיע באופן זה. לא ניתן לטפל בכל מחלות עורקים כליליות (CAD) באנגיופלסטיקה. הרופא שלך יחליט את הדרך הטובה ביותר לטפל ב- CAD שלך בהתאם לנסיבותיך.
מהם הסיכונים של אנגיופלסטיקה?
סיכונים אפשריים הקשורים ל אנגיופלסטיקה, סטנט, כריתת דם ופרוצדורות קשורות כוללים:
דימום במקום בו מכניסים את הצנתר לגוף (בדרך כלל המפשעה, פרק כף היד או הזרוע)
קריש דם או נזק לכלי הדם מהצנתר
קריש דם בתוך כלי הדם המטופל
זיהום באתר החדרת הקטטר
מקצבי לב לא תקינים
התקף לב
שבץ
כאבים בחזה או אי נוחות
קרע של העורק הכלילי או סגירה מוחלטת של העורק הכלילי, הזקוקים לניתוח לב פתוח
תגובה אלרגית לצבע הניגודיות המשמש
נזק לכליות מצבע הניגודיות
ייתכן שתרצה לשאול את צוות הבריאות שלך לגבי כמות הקרינה המשמשת במהלך ההליך והסיכונים הקשורים למצבך הספציפי. מומלץ לרשום תיעוד של חשיפת הקרינה שלך, כגון סריקות קודמות וסוגים אחרים של צילומי רנטגן, כך שתוכל לספר לצוות הבריאות שלך. סיכונים הקשורים לחשיפה לקרינה עשויים להיות קשורים למספר הכולל של צילומי רנטגן או טיפולים לאורך תקופה ארוכה.
עבור אנשים מסוימים, הצורך לשכב דומם על שולחן ההליך לכל אורך ההליך עלול לגרום לאי נוחות או כאב כלשהו.
ייתכנו סיכונים אחרים בהתאם למצב הבריאותי הספציפי שלך. שוחח עם צוות הבריאות שלך על כל חשש לפני ההליך.
כיצד אוכל להתכונן לאנגיופלסטיקה?
צוות הבריאות שלך יסביר לך את ההליך ותוכל לשאול שאלות.
תתבקש לחתום על טופס הסכמה שנותן את אישורך לבצע את ההליך. קרא את הטופס בעיון ושאל שאלות אם משהו לא ברור.
ספר לצוות הבריאות שלך אם אי פעם הייתה לך תגובה לצבע ניגודיות כלשהו, או אם אתה אלרגי ליוד.
דווח לצוות הבריאות שלך אם אתה רגיש לתרופות, לטקס, קלטת והרדמה מקומית או כללית או אלרגי לה.
עקוב אחר ההוראות שקיבלת לאי אכילה או שתייה לפני הניתוח.
ספר לצוות הבריאות שלך אם אתה בהריון או חושב שאתה יכול להיות. חשיפה לקרינה במהלך ההריון עלולה להוביל למומים מולדים.
ספר לצוות הבריאות שלך אם יש לך פירסינג בגוף בחזה או בבטן (בטן).
ספר לצוות הבריאות שלך על כל התרופות המרשם, ללא מרשם, ויטמינים, צמחי מרפא ותוספים שאתה נוטל.
דווח לצוות הבריאות שלך אם יש לך היסטוריה של הפרעות דימום או אם אתה נוטל תרופות מדללות דם (נוגדי קרישה או נוגדות טסיות דם), אספירין או תרופות אחרות המשפיעות על קרישת הדם. יתכן שתצטרך להפסיק חלק מהתרופות הללו לפני ההליך. אך לצורך הליכי אנגיופלסטיקה מתוכננים, יתכן והרופא שלך ירצה שתמשיך ליטול תרופות לאספירין ונוגדי טסיות, לכן הקפד לשאול.
הספק שלך עשוי לבקש בדיקת דם לפני ההליך כדי לגלות כמה זמן לוקח לדם להיקרש. בדיקות דם אחרות עשויות להיעשות גם כן.
ספר לצוות הבריאות שלך אם יש לך קוצב לב או מכשיר מושתל אחר.
ייתכן שתקבל תרופת הרגעה לפני ההליך שיעזור לך להירגע.
בהתבסס על מצבך הבריאותי, הרופא שלך עשוי לתת לך הוראות אחרות כיצד להתכונן.
מה קורה במהלך אנגיופלסטיקה?
אנגיופלסטיקה עשויה להיעשות במסגרת השהות בבית חולים. הנהלים עשויים להשתנות בהתאם למצבך ולנהלי הרופא שלך. רוב האנשים שיש להם אנגיופלסטיקה והשמת סטנטים מנוטרים בין לילה בבית החולים.
באופן כללי, אנגיופלסטיקה עוקבת אחר התהליך הזה:
תתבקש להסיר תכשיטים או חפצים אחרים העלולים להפריע להליך. אתה יכול ללבוש שיניים תותבות או מכשיר שמיעה אם אתה משתמש באחד מאלה.
תתבקש להסיר את בגדיך ותקבל שמלה ללבוש.
תתבקש לרוקן את שלפוחית השתן לפני ההליך.
אם יש הרבה שיער באזור החדרת הקטטר (לרוב אזור המפשעה), השיער עשוי להתגלח.
קו IV (תוך ורידי) יתחיל בידך או בזרוע שלך לפני ההליך. הוא ישמש להזרקת תרופות ולמתן נוזלי IV, במידת הצורך.
תוצב על הגב על שולחן ההליך.
תחובר למוניטור אלקטרוקרדיוגרפי (א.ק.ג) המתעד את הפעילות החשמלית של לבך ועוקב אחר דופקך באמצעות אלקטרודות שנדבקות לעורך. יתבצע מעקב אחר הסימנים החיוניים שלך (דופק, לחץ דם, קצב נשימה ורמת חמצן) במהלך ההליך.
בחדר יהיו כמה מסכי צג המציגים את הסימנים החיוניים שלך, את תמונות הקטטר המועבר דרך גופך אל לבך, ואת מבני ליבך בזמן הזרקת הצבע.
תקבל תרופת הרגעה ב IV שלך כדי לעזור לך להירגע. עם זאת, סביר להניח שתישאר ערים במהלך ההליך.
הדופקים שלך מתחת לאתר החדרת הקטטר ייבדקו ויסומנו כך שניתן יהיה לבדוק בקלות את ההזרמה לגפה מתחת לאתר במהלך ההליך ולאחריו.
הרדמה מקומית תוזרק לעור באתר ההכנסה. זה יכול להיות ברגל, בזרוע או בפרק כף היד. אתה עלול להרגיש קצת עוקץ באתר למשך כמה שניות לאחר הזרקת חומר ההרדמה המקומית.
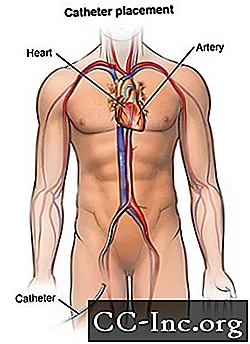
לאחר שההרדמה המקומית נכנסה לתוקף, יועבר נדן, או מכניס, לכלי הדם (לעיתים קרובות במפשעה). מדובר בצינור פלסטיק דרכו יושחל הקטטר לכלי הדם ויתקדם ללב.
הקטטר יושחל דרך הנדן לכלי הדם. הרופא יקדם את הצנתר דרך אבי העורקים אל הלב. פלואורוסקופיה תשמש כדי לעזור לראות את הצנתר מתקדם ללב.
הקטטר יושחל לעורקים הכליליים. ברגע שהצנתר נמצא במקום, צבע הניגודיות יוזרק דרך הצנתר לעורקים הכליליים שלך כדי לראות את האזור (ים) המצומצמים. אתה עלול להרגיש כמה השפעות כאשר צבע הניגודיות מוזרק לקו IV. תופעות אלה כוללות תחושת שטיפה, טעם מלוח או מתכתי בפה או כאב ראש קצר. תופעות אלו נמשכות בדרך כלל רק כמה רגעים.
דווח לרופא אם אתה מרגיש בעיות נשימה, הזעה, קהות, גירוד, בחילות או הקאות, צמרמורות או דפיקות לב.
לאחר הזרקת צבע הניגודיות תילקח סדרת צילומי רנטגן מהירים של הלב ועורקי הלב. יתכן שתתבקש לקחת נשימה עמוקה ולהחזיק אותה למשך מספר שניות במהלך תקופה זו.
כאשר הרופא מאתר את העורק המצומצם, הקטטר יועבר למיקום זה והבלון ינפח כדי לפתוח את העורק. ייתכן שיש לך כאב בחזה או אי נוחות בשלב זה מכיוון שזרם הדם נחסם באופן זמני על ידי הבלון המנופח. כל אי נוחות בחזה או כאב צריכים להיעלם כאשר מנופח הבלון. עם זאת, אם אתה מבחין באי נוחות או כאב מתמשכים, כגון כאבים בחזה, כאבי צוואר או לסת, כאבי גב, כאבי ידיים, קוצר נשימה או בעיות נשימה, אמור לרופא מיד.
הרופא עשוי לנפח ולהפיץ את הבלון מספר פעמים. ההחלטה עשויה להתקבל בשלב זה להכניס סטנט כדי לשמור על העורק פתוח. במקרים מסוימים, ניתן להכניס את הסטנט לעורק לפני ניפוח הבלון. ואז ניפוח הבלון יפתח את העורק וירחיב את הסטנט באופן מלא.
הרופא יבצע מדידות, תמונות או אנגיוגרמות לאחר פתיחת העורק. לאחר שנקבע כי העורק נפתח מספיק, הקטטר יוסר.
הנדן או המבוא מוציאים ואת אתר ההכנסה ניתן לסגור באמצעות מכשיר סגירה המשתמש בקולגן כדי לאטום את הפתח בעורק, על ידי שימוש בתפרים, או על ידי הפעלת לחץ ידני על האזור כדי למנוע מכלי הדם לדימום. . הרופא שלך יחליט איזו שיטה מתאימה לך ביותר.
אם משתמשים במכשיר סגירה, יוחל חבישה סטרילית על האתר. אם משתמשים בלחץ ידני, הרופא (או העוזר) יחזיק לחץ באתר ההכנסה כך שייווצר קריש בחלק החיצוני של כלי הדם כדי למנוע דימום. לאחר הפסקת הדימום, תחבושת הדוקה מאוד תונח באתר.
הצוות יעזור לכם להחליק מהשולחן אל אלונקה כך שתוכלו להוביל אותך לאזור ההתאוששות. הערה: אם ההכנסה הייתה במפשעה, לא תתאפשר לך לכופף את הרגל במשך מספר שעות. אם אתר ההכנסה היה בזרוע, זרועך תישאר מורמת על כריות ותישמר ישר על ידי הנחת זרועך במגן זרוע (לוח זרוע מפלסטיק שנועד לשתק את מפרק המרפק). בנוסף, רצועת פלסטיק (שעובדת כמו חגורה סביב המותניים) עשויה להיות מאובטחת סביב זרועך ליד אתר ההכנסה. הלהקה תשתחרר בפרקי זמן מסוימים ואז תוסר כשהרופא שלך מחליט שהלחץ כבר לא נחוץ.
מה קורה לאחר אנגיופלסטיקה?
בבית החולים
לאחר ההליך, ניתן להעביר אותך לחדר התאוששות לתצפית או להחזיר אותך לחדר החולים שלך. אתה תישאר שטוח במיטה מספר שעות לאחר ההליך. אחות תפקח על הסימנים החיוניים שלך, על אתר ההכנסה, ועל זרימת הדם ותחושה ברגל או בזרוע הפגועה.
ספר מיד לאחותך אם אתה מרגיש כאב בחזה או לחץ, או כל כאב אחר, כמו גם תחושות של חום, דימום או כאב באתר ההכנסה.
מנוחת המיטה עשויה להשתנות בין שעתיים ל -6 שעות, בהתאם למצבכם הספציפי. אם הרופא שלך הציב מכשיר סגירה, מנוחת המיטה שלך עשויה להיות קצרה יותר.
במקרים מסוימים, הנדן או המבוא עשויים להישאר באתר ההכנסה. אם כן, משענת המיטה תהיה אחרונה עד להסרת הנדן. לאחר הסרת הנדן, ייתכן שתקבל ארוחה קלה.
אתה עלול להרגיש את הדחף להשתין לעיתים קרובות בגלל השפעות צבע הניגודיות והנוזלים המוגברים. יהיה עליך להשתמש במיטה או במשתנה בזמן מנוחה במיטה, כך שהרגל או הזרוע המושפעת שלך לא יהיו כפופות.
לאחר שהסתיימה תקופת המנוחה במיטה, אתה יכול לקום מהמיטה. האחות תעזור לך בפעם הראשונה שתקום, ותבדוק את לחץ הדם שלך בזמן שאתה שוכב במיטה, יושב ועומד. עליכם לנוע לאט כשקמים כדי למנוע סחרחורות מהתקופה הארוכה של מנוחה במיטה.
יתכן ותינתן לך תרופת כאב לכאבים או אי נוחות באתר ההכנסה או מהצורך לשכב שטוח ודומם לאורך זמן.
יעודדו אותך לשתות מים ונוזלים אחרים שיעזרו לשטוף את צבע הניגודיות מגופך.
אתה יכול לחזור לתזונה הרגילה שלך לאחר ההליך, אלא אם כן הרופא שלך יחליט אחרת.
קרוב לוודאי שתעבירו את הלילה בבית החולים לאחר ההליך. תלוי במצבך ותוצאות ההליך שלך, שהייתך עשויה להיות ארוכה יותר. תקבל הוראות מפורטות לתקופת השחרור וההחלמה שלך.
בבית
לאחר שהיית בבית, עקוב אחר אתר ההכנסה לדימומים, כאבים חריגים, נפיחות, שינוי צבע לא תקין או שינוי בטמפרטורה. חבורה קטנה היא נורמלית. אם אתה מבחין בכמות קבועה או גדולה של דם באתר שאי אפשר להכיל עם חבישה קטנה, אמור לצוות הבריאות שלך.
אם הרופא שלך השתמש במכשיר סגירה באתר ההכנסה שלך, יינתן לך מידע ספציפי לגבי סוג מכשיר הסגירה בו נעשה שימוש וכיצד לטפל באתר. יהיה קשר קטן, או גוש, מתחת לעור באתר. זה נורמלי. הקשר אמור להיעלם לאטו במשך מספר שבועות.
חשוב לשמור על אתר ההכנסה נקי ויבש. צוות הבריאות שלך ייתן לך הוראות רחצה ספציפיות. באופן כללי, אל תשתמש באמבטיה או בג'קוזי או ללכת לשחות עד שהעור נרפא.
ייתכן שתומלץ לא להשתתף בשום פעילות מאומצת. צוות הבריאות שלך ינחה אותך מתי תוכל לחזור לעבודה ולחדש את הפעילות הרגילה.
ספר לצוות הבריאות שלך אם יש לך אחת מהפעולות הבאות:
חום או צמרמורות
כאב מוגבר, אדמומיות, נפיחות, דימום או ניקוז אחר מאתר ההכנסה
קרירות, קהות או עקצוצים, או שינויים אחרים בזרוע או ברגל הפגועה
כאבים או לחץ בחזה, בחילות או הקאות, הזעה מרובה, סחרחורת או התעלפות
הרופא שלך עשוי לתת לך הוראות אחרות לאחר ההליך, בהתאם למצבך הספציפי.
הצעדים הבאים
לפני שתסכים למבחן או להליך וודא שאתה יודע:
שם הבדיקה או ההליך
הסיבה שאתה עושה את הבדיקה או ההליך
לאילו תוצאות לצפות ולמשמעותן
הסיכונים והיתרונות של הבדיקה או ההליך
מהן תופעות הלוואי או הסיבוכים האפשריים
מתי ואיפה אתה צריך לעשות את הבדיקה או ההליך
מי יעשה את הבדיקה או ההליך ומה הכישורים של אותו אדם
מה היה קורה אם לא תהיה לך הבדיקה או ההליך
כל בדיקות או נהלים חלופיים שיש לחשוב עליהם
מתי ואיך תקבלו את התוצאות
למי להתקשר לאחר הבדיקה או ההליך אם יש לך שאלות או בעיות
כמה תצטרך לשלם עבור הבדיקה או ההליך