
תוֹכֶן
אם אתה או הרופא שלך מוצאים חריגה בעור שלך שעלולה להיות סרטן עור, יש צורך בביופסיה כדי לקבוע את סוג והיקף הסרטן. ביופסיית גילוח או אגרוף פשוטה נעשית לעיתים קרובות אם יש חשד לקרצינומה של תאי בסיס או קרצינומה של תאי קשקש, אך בדרך כלל ביופסיה של כריתה היא הבחירה הטובה יותר אם זו יכולה להיות מלנומה. עבור מלנומות וסרטן תאי קשקש שהתפשטו, ייתכן שיהיה צורך בבדיקות נוספות כגון CT, MRI, PET ו / או ביופסיה של צומת הזקיף כדי לקבוע את שלב המחלה.
בדיקה פיזית
אם אתם מפתחים נגע בעור לא תקין, יתכן שתפנו לרופא המטפל הראשוני או לרופא עור, רופא המתמחה במחלות עור. לאלו הסובלים מנגע בעור שיכול להיות מלנומה, עם זאת, לרוב מומלצת הפנייה לרופא עור לפני ביצוע בדיקות כלשהן (כגון ביופסיה).
תחילה הרופא שלך יבצע בדיקת עור זהירה של ממצאך החשוד, כמו גם בדיקת עור כללית. זה חשוב, מכיוון שממצאי עור אחרים, כמו נוכחות של שומות רבות, עשויים להגדיל את הסיכוי שנגע העור שלך הוא סרטן העור.
בנוסף ללימוד הנגע בעור שלך בעין בלתי מזוינת, הרופא שלך עשוי גם להשתמש בדרמסקופ, מכשיר מיוחד המגדיל את העור, כדי להתבונן מקרוב. מה שהוא או היא רואים עשוי להניע הערכה נוספת.
מדריך דיון לרופא סרטן העור
קבל את המדריך להדפסה לפגישת הרופא הבא שלך שיעזור לך לשאול את השאלות הנכונות.

נהלים
למרבה הצער, הדרך היחידה לאבחן סופית סרטן עור היא לבצע ביופסיה. הרופא שלך עשוי להציע צעד זה אם הוא לא אוהב את מה שהוא רואה במהלך הבדיקה הגופנית שלך.
אפשרויות הביופסיה של העור המומלצות לך ישתנו בהתאם למומחיות הרופא שלך וסוג סרטן העור החשוד. לחלק מרופאי הטיפול הראשוני נוח לבצע ביופסיות אם יש חשד לקרצינומה של תאי בסיס או קרצינומה של תאי קשקש, בעוד שאחרים יפנו אותך לרופא עור. בשני סוגים של רופאים, ביופסיה עשויה להיעשות בזמן שהוצע או בביקור המשך. אם יש חשד למלנומה, סביר להניח שנקבע פגישה שתעשה זאת במועד מאוחר יותר, מכיוון שייתכן שיהיה צורך בביופסיה רחבה (ולפעמים ביופסיה של צומת הזקיף), והליכים אלה מעורבים יותר מ אחרים.
לאחר ביצוע ביופסיה, הרקמה נשלחת לפתולוג לצורך הערכה. התוצאות שלך יכללו מידע על סוג סרטן העור, ואם נמצא מלנומה, יכללו מידע על "קצב המיטוטי" של הגידול או עד כמה הוא נראה אגרסיבי. בדיקה גנטית של תאי הגידול עשויה להיעשות גם כן.
ביופסיה של גילוח
ביופסיית גילוח היא הסוג הנפוץ ביותר של ביופסיה המשמשת כאשר קיים חשד לתא בסיסי או קרצינומה של תאי קשקש. בביופסיית גילוח האזור שמתחת לנגע העור הוא קהה עם לידוקאין ורופא משתמש בלהב דק וחד כדי לגלח מחוץ לחלק או לגידול לא תקין. לפעמים האזור צוהר (נשרף) לאחר ביצוע ביופסיית הגילוח.
בדרך כלל לא משתמשים בביופסיית גילוח אם יש חשד למלנומה, אלא אם כן להב הביופסיה יעמיק מספיק כדי להגיע מתחת לאזור החשוד. הסיבה לכך היא שדגימת הביופסיה צריכה להיות עבה מספיק כדי למדוד עד כמה עמוק הסרטן פלש לעור.
אגרוף ביופסיה
בביופסיית אגרוף העור מעורער עם לידוקאין ורופא משתמש בכלי חלול וחד כדי להסיר פיסת רקמה. כלי האגרוף מוכנס לעומק מסוים על ידי הרופא ואז סובב אותו כדי להסיר דגימת רקמה בצורת מעגל.
ביופסיה כריתה
בביופסיה כריתה, האזור כולו תחת גידול לא תקין והרקמה הסובבת הוא קהה. לאחר מכן מבצעים חתך שכולל את הגדילה בתוספת מעט רקמות מסביב. מכיוון שביופסיה כריתה מסירה את כל הגידול, זוהי השיטה המועדפת לביופסיה לחשד למלנומות, אם ניתן לעשות זאת.
זוהי השיטה הטובה ביותר להשיג ביופסיה אם יש חשד למלנומה, מכיוון שהיא שומרת על הסרטן והרקמה המקוריים המקיפים אותה כך שניתן לבצע מדידה מדויקת של עומק הגידול. בהתאם למיקום הסרטן וגודלו, עם זאת, לא תמיד ניתן לבצע ביופסיה כריתה.
ביופסיה חתך
ביופסיית חתך דומה לביופסיה כריתתית, אך רק חלק מהגידול מוסר.
ביופסיה של בלוטת הלימפה של הזקיף (מיפוי לימפתי)
אם יש לך מלנומה שעבה יותר מ -0.75 מילימטרים או שהיא דקה יותר אך כיבית, יש לה שיעור מיטוטי גבוה (נראה אגרסיבי יותר במיקרוסקופ), או פלישת לימפווסקולרית (התרחבה לכלי הלימפה או לכלי הדם ליד הגידול), רופא עור עשוי להמליץ על ביופסיה של צומת הזקיף. זה יכול להיעשות במקביל לביופסיית כריתה מקומית רחבה (באופן אידיאלי), או כהליך נפרד בעקבות כריתה.
התיאוריה מאחורי ביופסיה של בלוטת הזקיף היא כי סרטן מתנקז באופן ספציפי, החל בצומת הזקיף ואז לצמתים אחרים. מכיוון שצומת הזקיף או הצמתים הם התחנה הראשונה של סרטן כשהוא מתפשט, היעדר תאי גידול בצמתים אלה מעיד על כך שסביר להניח שסרטן לא עשה את דרכו לבלוטות לימפה כלשהן. אם נמצא סרטן בצומת הזקיף יש אפשרות שהוא התפשט לצמתים אחרים (או לרקמות רחוקות).
בהליך זה, המלנומה (או האזור בו נמצאה המלנומה) מורדמת ומזריקה צבע כחול (איזוסולפן כחול) וצבע רדיואקטיבי (קולואיד גופרית שכותרתו טכניום). לאחר מכן ניתן לצבעים להיספג ולסנן דרך הלימפה לבלוטות הלימפה הקרובות ביותר.
לאחר מכן נעשה מחקר הדמיה הנקרא לימפוסקינתגרפיה (בדיקה המגלה פעילות רדיואקטיבית) כדי שהמנתח יידע היכן לחפש את צמתי הזקיף ואילו יש להסירם (בדרך כלל אחד עד חמש ביופסיה).
לאחר מכן נשלחות בלוטות הלימפה לפתולוג כדי לחפש ראיות ל"מקרומטסטאזות "(גידול ברור בבלוטות הלימפה) או מיקרומטסטאזות (תאי גידול בצומת הלימפה שניתן לראות רק במיקרוסקופ).
בעבר, בדרך כלל הוסרו כל בלוטות הלימפה באזור, הליך שעלול לגרום לבצקת לימפה, אוסף נוזלים באזור הצמתים עקב הפרעה בזרימת הלימפה.
אם לא נמצא סרטן בבלוטות הזקיף, בדרך כלל אין צורך בניתוח להסרת בלוטות לימפה אחרות. מצד שני, אם נמצא סרטן בבלוטות הזקיף, מנתח עשוי להמליץ על הסרת בלוטות לימפה נוספות (דיסקציה מלאה של בלוטות הלימפה), וסרטן כנראה ידרוש טיפול אגרסיבי יותר מאשר אם סרטן לא היה בצמתים.
לניתוח בלוטות הלימפה עם מלנומה ישנם מספר יתרונות וחסרונות שהרופא שלך יכול לדון איתך אם הביופסיה שלך בצומת הזקיף חיובית.
סיבוכים של ביופסיה של צומת הזקיף עשויים לכלול זיהום, דימום, הצטברות נוזלים באזור בו הוסרו הצמתים (סרומה) או לפעמים לימפאדמה. הסיכון ללימפאדמה, לעומת זאת, פחות שכיח מאשר כאשר מבוצעת ניתוח של בלוטות לימפה.
מעבדות ובדיקות
לרוב אין צורך בבדיקות פרט לביופסיה עם סרטן עור שאינו מלנומה או מלנומה מוקדמת. במקרים אחרים של מלנומה, בדיקות מעבדה יכללו ספירת דם מלאה (CBC) ופרופיל כימיה כולל בדיקה ל- LDH (לקטטה דהידרוגנאז). במיוחד LDH עשוי לתת מידע מועיל בנוגע לפרוגנוזה של סרטן.
בדיקת מוטציה גנטית
הבדלים מולקולריים בין מלנומות מגדירים אותם ויכולים לספק כיוון לטיפול. הבדיקה למוטציות גנטיות (שנעשתה על דגימת הרקמה שהוסרה באמצעות ביופסיה או כריתה) היוותה התקדמות משמעותית, ואפשרה לרופאים לטפל בסוגי סרטן אלה באמצעות "טיפולים ממוקדים", תרופות המכוונות למסלולים ספציפיים בצמיחת תא סרטני.
כמה ממוטציות הגן העשויות להיות במלנומה, וניתן לזהותן בדגימת דם, כוללות:
- BRAF
- CDKN2A
- MC1R
- BAP1
חשוב לציין כי מדובר במוטציות גנטיות "נרכשות" (מוטציות סומטיות) המתפתחות בתהליך הפיכת תא לתא סרטני, בניגוד למוטציות הקיימות מלידה (מוטציות תורשתיות או תאי נבט).
הַדמָיָה
לביופסיית צומת הזקיף המשמשת להערכת מלנומות יש מרכיב הדמיה, אך בדרך כלל אין צורך בבדיקות המוקדשות להדמיה לבדיקת סרטן תאי הבסיס או קרצינומות של תאי קשקש מוקדמים. עם זאת, עבור סרטן ומלנומות מתקדמות יותר של תאי קשקש, הדמיה יכולה לעזור מאוד בקביעת שלב המחלה.
סריקת סי טי
בדיקת CT משתמשת בסדרת צילומי רנטגן ליצירת תמונה תלת ממדית של החלק הפנימי של הגוף. בעזרתו ניתן לחפש התפשטות סרטן לבלוטות הלימפה או לאזורים רחוקים בגוף.
אתר ההתפשטות הנפוץ ביותר הוא הריאות (גרורות ריאות) וניתן לזהות אותו ב- CT בחזה. ניתן לבצע גם CT בטן ו / או אגן, תלוי במיקום הגידול. אחרי הריאות, האתרים הנפוצים ביותר של גרורות רחוקות הם העצמות, הכבד והמוח, אך מלנומה עלולה להתפשט כמעט לכל אזור בגוף.
MRI
הדמיית תהודה מגנטית (MRI) משתמשת בשדות מגנטיים כדי ליצור תמונה של החלק הפנימי של הגוף. בעוד שניתן להשתמש ב- MRI לחיפוש גרורות בכל אזור שהוא, הוא מועיל במיוחד בזיהוי גרורות במוח ובחוט השדרה.
סריקת PET
טומוגרפיה של פליטת פוזיטרון (סריקת PET) שונה מבדיקות הדמיה רבות בכך שהיא בוחנת את תפקוד הגוף ולא את המבנה, אם כי בדרך כלל זה משולב עם CT.
כמות קטנה של גלוקוז רדיואקטיבי מוזרקת לווריד ומאפשרת לנוע בגוף. אזורים בגידול פעיל בגוף (תאים סרטניים כאלה) תופסים יותר גלוקוז וניתן לראות אותם בתמונות שנוצרו.
סריקת PET יכולה להועיל כמבחן בימוי וכדי לאתר הישנות של סרטן קודם. בניגוד לבדיקות מבניות, סריקת PET יכולה להבחין בין אזור שנראה חריג בגלל רקמת צלקת לבין אזור שנראה לא תקין בגלל גידול פעיל בגידול.
אבחנות דיפרנציאליות
ישנם מספר מצבים שיכולים להיראות דומים לסרטן העור, אפילו לעין מאומנת. למעשה, ללא ביופסיה, לעיתים אי אפשר להבחין בהבדל בין סרטן עור למצב אחר. כמה מצבים שעלולים לגרום לסימנים ודומים לסרטן העור כוללים:
- נבי דיספלסטי (שומות לא טיפוסיות אשר נוטות יותר להתפתח למלנומות)
- נאווי מלנוציטי שפיר (שומות שיכולות להיראות מאוד כמו מלנומות אך בדרך כלל קטנות יותר)
- קרטוזיס אקטיני (נגעי עור שפירים הנחשבים טרום סרטניים לקרצינומה של תאי קשקש)
- סרטן גרורתי לעור (למשל, גרורות בסרטן השד לעור)
- קרטואקנתומה
- דרמטופיברומה
- נאווי כחול
- צומת או נבי מתחם
- המטומה תת-שפתית (סימני "שחור-כחול" אלה מתחת לציפורניים נובעים מדימומים באזור, ובדרך כלל ניתן לייחס אותם לטראומה, כמו מישהו שדורך על כף הרגל שלך; הצבע הכהה לא נמשך בדרך כלל לציפורן)
- גרנולומה פיוגנית
- המנגיומה של דובדבן
- צלקות קלואידיות
- ויטיליגו
הַצָגָה
לרוב, אין צורך בביצוע עם קרצינומה של תאי בסיס או קרצינומה של תאי קשקש מוקדמת. אם הביופסיה מראה שיש לך מלנומה, עם זאת, הרופא שלך צריך לדעת מה היקף (שלב) המחלה כדי לתכנן ביעילות. יַחַס.
הזמנת TNM משמשת לקביעת שלב הגידול. שני מדדים אחרים, עובי ברסלו ורמת קלארק, יכולים לתת מידע חשוב על התחזית.
קביעת שלב הגידול
שלב הגידול נקבע על ידי ארבעה גורמים:
- עומק (עובי) הגידול, באמצעות סולם ברסלו
- אם הגידול כיב
- האם הגידול התפשט לבלוטות הלימפה הסמוכות (והמידה)
- בין אם הגידול התפשט לאזורים רחוקים בגוף
ללמוד קצת יותר על זה יכול לעזור לך לשים הערות מהרופא שלך בפרספקטיבה, אם הוא יזכיר מונחים אלה.
שלבי מלנומה (TNM Staging)
הזמנת מלנומה נעשית באמצעות מערכת הזמנת TNM. "T" מייצג גידול, ובעצם מתאר את גודל ועומק הגידול. "N" מייצג בלוטות לימפה, ויש לו מספר משויך המתאר אם סרטן התפשט לבלוטות כלשהן וכמה. קטגוריות משנה מתארות גם האם הגרורות לבלוטות הלימפה הן מקרוסקופיות (ניתנות לאיתור במהלך בדיקה) או מיקרוסקופיות (רואים רק במיקרוסקופ). "M" מייצג גרורות ומשויך למספר רק אם סרטן התפשט לאזורים רחוקים בגוף.
כיצד ניתן לתאר את הגידול שלך באמצעות מערכת TNM מכתיב איזה שלב של מלנומה מסומן.
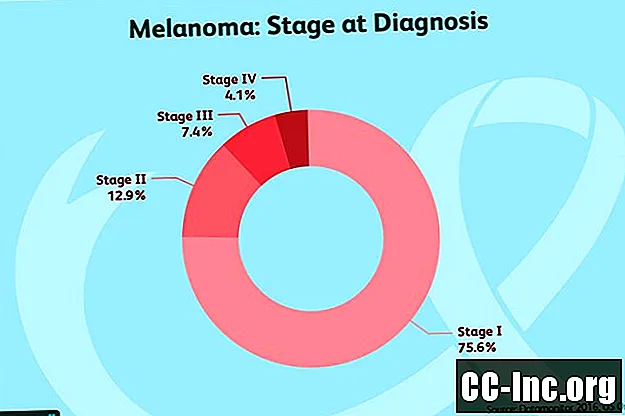
שלב 0: הסרטן כולל רק את שכבת העור העליונה. זה נקרא מלנומה באתרם או קרצינומה באתר. בשלב זה, הסרטן נחשב לא פולשני ועליו להיות ניתן לריפוי של 100 אחוז בניתוח.
שלב I: גידולים אלה מפורקים לשני תתי-משנה:
- שלב IA: בימוי זה כולל גידולים בעובי של פחות או יותר ממילימטר אחד ואינם כיבים. (הנחיות הבימוי החדשות ביותר, אשר עדיין לא מאומצות באופן נרחב, משנות זאת ממילימטר אחד ל -0.8 מילימטר).
- שלב IB: גידולים אלה עשויים להיות בעובי של פחות או יותר ממילימטר אחד וכיב, או בין עובי של מילימטר אחד לשני מ"מ אך לא כיבים.
שלב II: גידולים בשלב II מתפרקים לשלושה תתי משנה, אך אף אחד מאלה לא מעיד על כך שהסרטן התפשט לבלוטות הלימפה או לאזורים אחרים בגוף:
- שלב IIA: גידולים אלה עובי בין 1 מ"מ ל -2 מ"מ ועובי כיב, או בעובי 2 מ"מ עד 4 מ"מ ולא כיב.
- שלב IIB: זה כולל גידולים בעובי של 2 מ"מ עד 4 מ"מ וכיבים, או בעובי של יותר מ -4 מ"מ אך לא כיבים.
- שלב IIIC: עובי גידולים אלה הוא יותר מ -4 מילימטרים והם כיבים.
שלב III: גידולים בשלב III עשויים להיות בכל עובי והם עשויים להיות כיבים או לא, אך כוללים אחד מהבאים:
- בלוטת לימפה אחת או יותר חיוביות
- בלוטות לימפה מחוברות
- סרטן נמצא בכלי הלימפה שבין הגידול לבלוטת הלימפה ונמצא 2 ס"מ או יותר מהגידול הראשוני
- אזורים קטנים של סרטן על העור או בו מלבד הגידול הראשוני, אך לא יותר מ -2 ס"מ מהגידול
שלב IV: הסרטן התפשט לאזורים אחרים בגוף, כגון הריאות, הכבד, העצמות, המוח, הרקמות הרכות או מערכת העיכול.
עובי ברסלוס ורמת קלארק
בעוד שמלנומות מחולקות כעת לשלבי TNM לעיל, ושלבים אלה מקיפים את מה שמכונה עובי ברסלו ורמת קלארק, ייתכן שתשמע מונחים אלה מרופא אונקולוג או בקריאתך אם אתה או אדם אהוב מאובחנים כחולים במלנומה.
במלנומה, הממצא החשוב ביותר הקובע את הפרוגנוזה הוא עומק הגידול והמספר המתאר זאת הוא מספר הברסלו. מספר הברסלוס מייצג את עומק הגידול.
מספרי הברסלב מחולקים כדלקמן:
- פחות ממילימטר אחד
- בין 1.01 מילימטר ל -2 מילימטר
- בין 2.01 מילימטרים ל -4 מילימטרים
- מעל 4.01 מילימטרים
בעבר היו משתמשים ברמות קלארק בתדירות גבוהה יותר, אך נמצאו כמנבאים פחות תוצאות מאשר מספרי ברסלו. עם זאת, רמות אלו עשויות להועיל בניבוי תוצאות לגידולים דקים (בעובי של פחות ממילימטר אחד). רמות קלארק מתארות עד כמה עמוק הגידול חדר דרך שכבות העור:
- דרגה I: גידולים אלה מוגבלים לשכבת העור העליונה ביותר (האפידרמיס) וכללו גידולים המסווגים כקרצינומה באתרם.
- רמה II: הגידול פלש לחלק העליון של הדרמיס, שכבת העור השנייה (דרמיס הפפילרי).
- רמה III: הגידול קיים בכל הדרמיס הפפילרי, אך לא פלש לדרמיס התחתון (דרמיס הרשתית).
- רמה IV: הגידול פלש לדרמיס הרשתית.
- דרגה V: הגידול חדר דרך האפידרמיס והדרמיס ולרקמה התת עורית העמוקה.