
תוֹכֶן
הפרעת שינה במשמרות משמרות (SWSD) היא מצב שינה הנחשב להפרעה בקצב היממה. בעיקרון, פירוש הדבר שאנשים העובדים בשעות שינה רגילות יכולים לזרוק את קצב השינוניות הטבעי שלהם (קצב היממה).למד כיצד להבחין בהבדל בין SWSD לעייפות רגילה בעבודה. אם יש לך SWSD, למד כיצד ניתן לטפל באבחון ובטיפול על ידי הרופא או איש מקצוע בתחום הבריאות.
סקירה כללית
SWSD מתרחש כאשר אדם מתקשה להסתגל לשעות העבודה בפרק הזמן שרוב האנשים ישנים - כמו למשל לעבוד במשמרת לילה. התוצאה היא סכסוך בשעות הערה / שינה הרגילות. לדוגמא, אדם עם SWSD עשוי לישון מספר שעות בלבד, וכתוצאה מכך הפרעה באיכות כמו גם משך שעות השינה.
המצב מביא לתחושת עייפות, ובסופו של דבר, לתשישות.
ידוע כי SWSD מפריע לרמת הביצוע הרגילה של האדם ומעמיד עובדים בסיכון לפציעות בעבודה או לטעויות.
חשוב לציין שלא כל מי שעובד במשמרת לילה סובל מהפרעת שינה בעבודה. אנשים רבים יכולים להסתגל לתזמון השינה החדש בשבועות הראשונים. אלה שהם "ינשופי לילה", למשל, עשויים להיות קלים יותר להסתגל לעבודה במשמרת ערב מאוחרת.
לשכנות הבוקר המוקדמות קל יותר להסתגל למשמרות שמתחילות לפני הזריחה. אך משמרות לילה או סיבוב גורמות לאנשים רבים לבעיה.
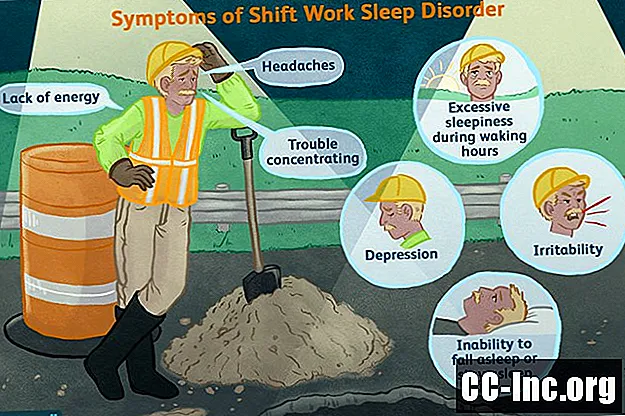
תסמינים
הסימפטומים של הפרעת שינה בעבודה במשמרות נמצאים בדרך כלל כל עוד לאדם יש לוח זמנים לעבודה במשמרות. "זה יכול לגרום למחסור כרוני בשינה, שבו אדם לעולם לא תופס את השינה הדרושה ונושא עמו 'חוב שינה' משמעותי. לסוג זה של אובדן שינה כרוני יש השלכות חמורות על הבריאות, הפרודוקטיביות והבטיחות ", אומרת הקרן הלאומית לשינה.
ברגע ששעות העבודה המתוזמנות כבר לא מפריעות לשעות השינה הרגילות, הסימפטומים של SWSD עלולים להיעלם. עם זאת, יש אנשים שממשיכים לחוות בעיות שינה גם לאחר שינוי שעות העבודה שלהם. תסמינים של הפרעה בעבודה במשמרות עשויים לכלול:
- ישנוניות יתר בשעות הערות (ובכלל)
- חוסר יכולת להירדם או להישאר לישון
- שינה הכוללת מספר שעות לא מספיק
- שינה שלא מרגישה מספקת ומשאירה אדם מרגיש לא רענן
- צרות ריכוז
- נִרגָנוּת
- דִכָּאוֹן
- חוסר אנרגיה
- כאבי ראש
- בעיות זוגיות
רוב האנשים חווים קושי מסוים מדי פעם בתופעות אלו. לדוגמא, הם עלולים להתעורר לאחר פחות משבע עד תשע שעות שינה או לחוש מנומנמים בזמן העבודה.
אך, עבור אלו הסובלים מהפרעת עבודה במשמרות, ישנוניות כרונית היא בעיה מתמשכת הגורמת לתסמינים שליליים (כגון עצבנות, חוסר אנרגיה או דיכאון) ומתחילה להפריע לחיי העבודה או המשפחה.
לישון מיקרו וישנוניות יתר
על פי הקרן הלאומית לשינה, עובדי משמרות רבים חווים משהו שנקרא מיקרו-סליפס. משמעות הדבר היא שהם פשוט נרדמים לתקופות קצרות מאוד במהלך העבודה, המשפחה או פעילויות הפנאי כתוצאה מנמנום יתר. מיקרו-סליפס עלול לגרום לתאונות או תקלות מסוכנות אם אדם נוהג או בזמן העבודה.
ישנוניות בעייתית שונה מהירידה הרגילה ברמת האנרגיה שרוב האנשים חווים בשעות מסוימות ביום. לדוגמא, ישנוניות בעייתית מתרחשת לאורך כל היום - אדם מרגיש כאילו הוא או היא נלחמים כל הזמן בשינה.
גורם המבדיל העיקרי בשינוניות יתר בגלל עבודת משמרות (לעומת פשוט עייפות) הוא שנמנום כרוני בעייתי מפריע ליכולתו של האדם לעבוד, ללמוד ולהתקשר חברתית.
סיבות
הגורם להפרעת שינה בעבודה במשמרות עשוי לכלול:
- משמרות לילה עובדות
- עובדים במשמרות לילה
- עובד במשמרות מסתובבות
- עובד במשמרות בוקר מוקדמות מאוד
מה הם מקצבים צירקדיים?
המקצבים היממה הם השעון הפנימי של הגוף 24 שעות ביממה, מאותת לגוף מתי להירדם ומתי להיות ערניים על ידי שחרור הורמונים מסוימים המשנים את טמפרטורת הגוף ועוד.
אחת הדרכים שהגוף מווסת את מחזורי הערות / שינה שלו היא על ידי ייצור הורמון הנקרא מלטונין. האור הטבעי של השמש מנוצל כדי לקבוע מתי וכמה מייצרים מלטונין.
במהלך SWSD, ייצור מלטונין מתרחש לעתים קרובות כאשר אדם צריך להיות ער ודרוך בעבודה. כאשר נעשים ניסיונות לישון במהלך היום (כאשר יש אור שמש) לא ניתן לייצר מלטונין. זה עלול לעכב שינה.
סיכונים
Sleep Education.org מדווח כי הסיכונים להפרעות שינה עשויים לכלול:
- טעויות בעבודה
- זיהומים תכופים, שפעת והצטננות
- הגדלת הזמן שנלקח מהעבודה בגלל מחלה
- רמות כולסטרול גבוהות
- סרטן השד והערמונית
- מחלת לב
- הַשׁמָנָה
- תאונות בנהיגה עקב ישנוניות או הירדמות על ההגה
- שימוש לרעה בחומרים (שימוש בסמים או באלכוהול כדי לגרום לשינה)
אִבחוּן
כאשר עובד במשמרות מתקשה להירדם או להישאר ישן או מרגיש עייף (גם לאחר מנוחה של לילה שלם של שבע עד שמונה שעות), הדבר עשוי להצביע על אבחנה של SWSD.
האבחנה נעשית בדרך כלל על ידי דיווח עצמי של האדם על הרגלי שינה בנוסף למבחני לימוד שינה. הרופא המאבחן עשוי לבקש מהחולים לרשום את שעות השינה שלהם ביומן שינה. שאלות על היסטוריה רפואית ובעיות רפואיות עכשוויות עשויות להיות גם הן חלק מהערכת האבחון.
מחקר שינה במעבדה או בדיקות חביון שינה מרובות (MSLT) עשויים להיעשות גם כדי לשלול תנאים, אך בדרך כלל רק אם יש חשד לנרקולפסיה או דום נשימה בשינה. מחקר השינה נערך בן לילה במרפאה בזמן שהמטופל ישן. ה- MSLT היא בדיקה נפוצה לנרקולפסיה, מכיוון שהיא מודדת כמה מהר האדם נרדם במהלך היום.
ניתן לאבחן SWSD גם באקטיגרפיה (חיישן תנועה הנלבש על פרק כף היד המודד זמן ער ולישון זמן), ודגימת מלטונין (אוספי רוק לפי שעה לניתוח מלטונין, להערכת דפוסי היממה).
יַחַס
ישנן מספר גישות לטיפול ב- SWSD.
שינויים באורח החיים
הטיפול כולל בדרך כלל כמה שינויים באורח החיים כגון:
- שמירה על לוח זמנים קבוע לשינה בכל לילה (כולל לילות שאדם לא בעבודה)
- מזעור החשיפה לאור השמש לאחר עבודה במשמרת (כדי למנוע מהשעון הביולוגי בשעות היום)
- מנמנם כשצריך
- הגבלת צריכת הקפאין לפחות ארבע שעות לפני השינה.
- אכילת תזונה בריאה עם מזונות עתירי נוגדי חמצון (כדי לסייע בהגברת המערכת החיסונית)
- יצירת סביבה חשוכה לשינה (באמצעות גוונים מחשיכים בחדר)
- מבקשים משותפים או מבני המשפחה לשמור על רמת הרעש נמוכה במידת האפשר בשעות השינה ביום
- הימנעות מחשיפה לאור השמש כאשר מתכננים לישון במהלך היום (הרכבת משקפי שמש אם יש צורך לצאת החוצה)
- שימוש ברעש לבן בכדי לכסות על צלילים חזקים בזמן השינה (כגון שכנים שחותכים דשא)
- נטילת תוסף מלטונין; עדיף להתייעץ עם הרופא שלך לפני הוספת כל תוסף לתזונה שלך, כולל מלטונין
נהלים רפואיים
ישנם גם מגוון של הליכים רפואיים שעשויים להיות אופציות ברות ביצוע. הקפד לדון במה שמתאים ביותר למקרה האישי שלך עם הרופא או איש המקצוע הרפואי שלך.
טיפול באור בהיר: זהו סוג אור מלאכותי המשמש במהלך היום שיכול לעזור למקצבי היממה של הגוף להסתגל למעבר בשעות השינה והערות.
תרופות שינה: ספק שירותי בריאות של אדם עשוי לרשום סוג כלשהו של תרופות המניעות שינה כדי לעזור לאדם עם SWSD לישון טוב יותר. תרופות לשינה יכולות גם לגרום לתופעות לוואי חמורות (כגון פרזומניות).
Parasomnias כרוך בפעולות במהלך השינה בהן לאדם אין שליטה, כגון הליכת שינה.
מרבית תרופות השינה המרשם ממכרות, ומצריכות יותר ויותר כדורים בכדי לקבל את אותו האפקט כמו שהגוף מגביר סובלנות. לכן, תרופה מסוג זה היא הטובה ביותר אם משתמשים בה בטווח זמן קצר.
תוספי תזונה: תוספי תזונה טבעיים כגון מלטונין עשויים להיות בחירה טובה יותר עבור אלה הזקוקים ליטול סוג כלשהו של חומר מעורר שינה.
מלטונין הוא טבעי, הוא לא ממכר וניתן ליטול אותו לטווח ארוך ללא תופעות לוואי ידועות של תרופות מרשם (אם כי עדיין כדאי להתייעץ עם הרופא לפני נטילת תוספי מזון באופן קבוע). יש ליטול מלטונין מספר שעות לפני שאדם מתכנן לישון.